
都说“小酌怡情”,可当一杯白酒遇上脑梗病史,这杯酒还能安心下肚吗?
临床上,不少患者坚信“喝点白酒能活血化瘀”,甚至把酒当成日常保健手段。但真实情况是,这种认知可能正在悄悄加速血管损伤的进程。
脑梗并非一次性的突发事件,而是一种慢性、进行性的脑血管疾病。每一次饮酒,都可能成为压垮脆弱血管的最后一根稻草。
脑梗病人若继续饮酒,身体究竟会发生哪些变化?这些变化是否可逆?又是否真的如传言所说“少量无害”?
首先必须明确:酒精对脑血管的影响,远不止“扩张血管”那么简单。短期看似舒缓,长期却会破坏内皮功能,诱发炎症反应。

研究显示,即使每日摄入乙醇低于25克(约相当于50毫升40度白酒),也会显著增加脑卒中复发风险。这一剂量,远低于多数人自认为的“安全线”。
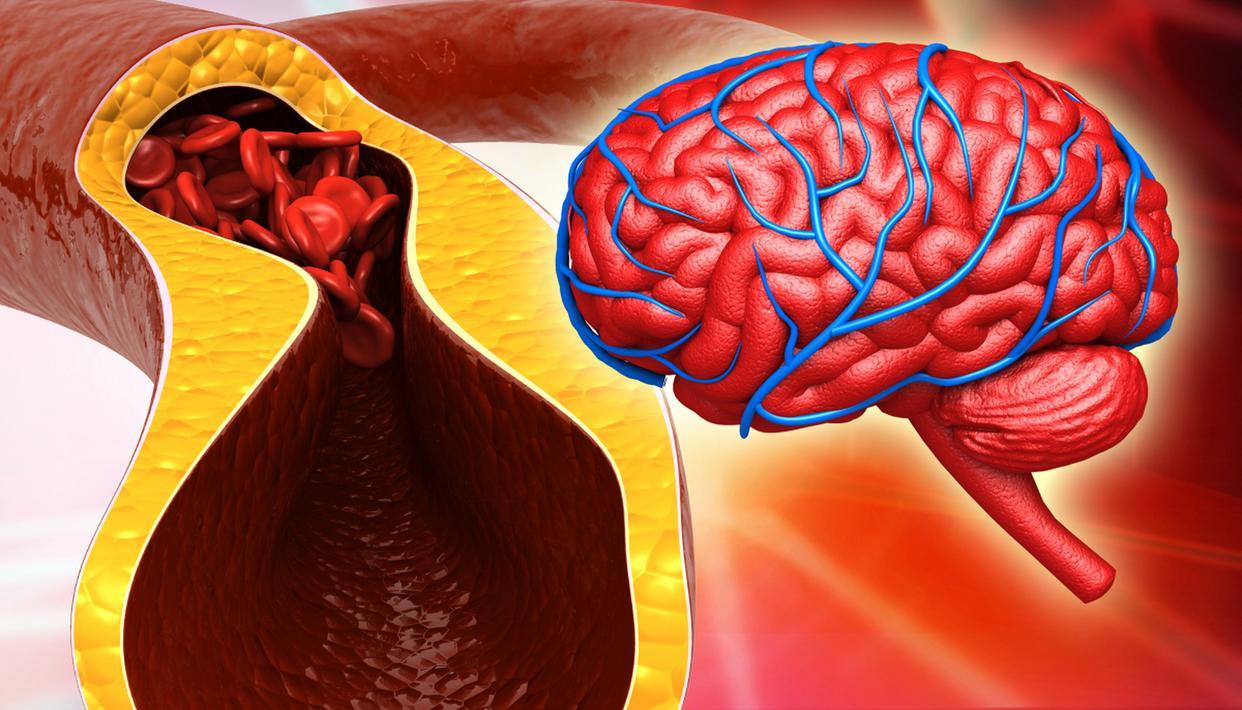
第一种变化:血压波动加剧。酒精代谢过程中会刺激交感神经,导致心率加快、血管收缩,进而引发血压骤升。这对已有动脉硬化的患者尤为危险。
第二种变化:血小板聚集性增强。很多人误以为酒能“稀释血液”,实则相反。酒精会干扰抗凝机制,反而促进血栓形成,尤其在夜间代谢减缓时风险更高。
第三种变化:睡眠结构紊乱。虽然酒后易入睡,但深度睡眠减少,REM睡眠被抑制。长期如此,不仅影响神经修复,还会加重脑供血不足。

第四种变化:肝酶系统负担加重。肝脏是代谢酒精的主要器官,而多数脑梗患者同时服用他汀类或抗血小板药物,酒精会与这些药物产生相互作用,增加肝毒性。
第五种变化:认知功能加速衰退。长期低剂量饮酒已被证实与海马体萎缩相关,而脑梗患者本就存在认知储备下降,叠加效应不容忽视。
第六种变化:情绪调节能力下降。酒精虽短暂提升多巴胺,但戒断期易引发焦虑、抑郁,而负面情绪本身又是脑卒中的独立危险因素。
有人会问:那完全不喝呢?是否就能高枕无忧?答案也并非绝对。关键在于整体生活方式的协同管理。

饮酒习惯往往与其他不良行为共存——比如高盐饮食、久坐不动、熬夜等。这些因素交织,才真正构成复发的温床。
一项覆盖全国多中心的队列研究指出,在控制其他变量后,持续饮酒者的脑梗复发率比戒酒者高出近1.8倍。这一数据令人警醒。
更隐蔽的问题在于:很多人根本不知道自己属于“隐匿性脑梗”人群。影像学检查常发现无症状腔隙灶,这类人饮酒风险更高,却毫无察觉。
轻度脑白质病变患者若继续饮酒,其进展为显性痴呆的风险显著上升。而这类病变,在中老年人群中检出率已超30%。

是否存在“安全窗口期”?比如康复半年后能否少量饮用?目前研究尚无定论,但主流医学共识仍建议终身戒酒。
尤其要警惕“节日性饮酒”——逢年过节,亲友劝酒,一句“就一杯”看似无害,实则可能打破长期稳定的内环境平衡。
更有甚者,将药酒、养生酒视为“健康替代品”。殊不知,其中酒精浓度未必更低,且药材成分可能与药物冲突,风险反而更大。
值得强调的是,戒酒带来的获益并非遥不可及。数据显示,戒酒6个月后,血管内皮功能可部分恢复,炎症标志物明显下降。
戒酒初期可能出现失眠、烦躁等戒断反应,但这恰恰说明身体正在重建稳态。此时配合规律作息与适度运动,效果更佳。
替代方案其实很多:用无醇米酒、发酵型康普茶、或自制果味气泡水,同样能营造“举杯”氛围,却无健康代价。
家庭支持在此过程中至关重要。家人若能同步调整饮食结构,减少聚餐中的劝酒文化,患者依从性将大幅提升。
社会层面也在悄然改变。越来越多的公共健康宣传开始强调“零酒精”理念,尤其针对心脑血管高危人群。
我们常把“适量”当作挡箭牌,却忽略了个体差异。基因多态性决定了每个人对酒精的代谢能力天差地别。
ALDH2基因缺陷在中国人群中占比高达30%-50%,这类人即使少量饮酒,乙醛蓄积也会造成更强的血管毒性。
不能以“别人喝了没事”来推断自身安全。精准健康管理,首先要承认个体的独特性。
回到最初的问题:脑梗病人喝白酒,真的会有那6种变化吗?答案是肯定的,且变化之间存在级联放大效应。

血压不稳→内皮损伤→血栓倾向→供血不足→认知下滑→情绪恶化,环环相扣,形成恶性循环。打破这个链条,最有效的起点就是彻底戒酒。这不是剥夺,而是对生命质量的主动投资。
健康不是非黑即白的选择题,而是一系列微小决策的累积。每一口酒的背后,都是对未来健康的投票。
或许你会说:“人生苦短,何必太苛刻?”但真正的自由,是拥有清醒选择的权利,而非被习惯绑架。当我们谈论戒酒,本质上是在重建与身体的对话关系——倾听它的信号,尊重它的极限。
最后想问你:如果一杯酒的代价,可能是再次失去行走、说话、甚至思考的能力,你还愿意举起它吗?

欢迎在评论区分享你的看法:你或身边人是否有因戒酒而改善健康的真实经历?点赞转发,让更多人看清这杯“温情”背后的真相。
一鼎盈提示:文章来自网络,不代表本站观点。